Hasil spermogram membantu untuk mengenal pasti masalah dalam sistem pembiakan lelaki, seperti halangan atau kerusakan kelenjar, yang mungkin menyebabkan kesuburan pada manusia, contohnya.
Untuk tujuan ini, beberapa parameter, seperti isipadu, pH dan kepekatan sampel sperma, dinilai untuk mengenal pasti kemungkinan sebab yang perlu diperiksa secara berasingan untuk mengesahkan diagnosis dan memulakan rawatan yang sesuai. Ketahui apa itu dan bagaimana sperma dibuat.
Kira-kira jumlah sperma biasa hendaklah termasuk:
| Aspek makroskopik | Nilai biasa |
| Jumlah dagangan | Sama dengan atau lebih besar daripada 1.5 mL |
| Kelikatan | Normal |
| Warna | White Opalescent |
| pH | Sama kepada atau lebih besar daripada 7, 1 dan kurang daripada 8, 0 |
| Cecair | Jumlah sehingga 60 minit |
| Aspek mikroskopik | Nilai biasa |
| Kepekatan | 15 juta sperma per ml atau 39 juta spermatozoa total |
| Vitality | 58% atau lebih spermatozoa hidup |
| Motivasi | Sama dengan atau lebih besar daripada 32% |
| Morfologi | Lebih daripada 4% spermatozoa biasa |
| Leukosit | Kurang daripada 50% |
Nilai-nilai ini boleh diubah tanpa masalah, kerana kualiti sperma mungkin berbeza-beza dari masa ke masa. Oleh itu, ahli urologi boleh meminta spermogram diulang 15 hari kemudian untuk membandingkan keputusan dan untuk mengesahkan sama ada keputusan pemeriksaan diubah.
Perubahan utama yang dikenal pasti dalam spermogram
Masalah utama yang boleh dikenalpasti dalam jumlah sperma ialah:
Masalah dalam prostat
Masalah dalam prostat biasanya ditunjukkan melalui perubahan dalam kelikatan sperma, dan dalam kes sedemikian, pesakit mungkin perlu mempunyai rektum atau biopsi prostat untuk memeriksa perubahan prostat. Lihat yang merupakan perubahan utama prostat.
Azoospermia
Azoospermia adalah ketiadaan spermatozoa dalam sampel sperma dan oleh itu dapat dilihat dengan mengurangkan jumlah atau kepekatan sperma, misalnya. Penyebab utama adalah halangan saluran air mani, jangkitan sistem reproduktif atau penyakit kelamin. Ketahui lebih lanjut mengenai azoospermia.
Oligospermia
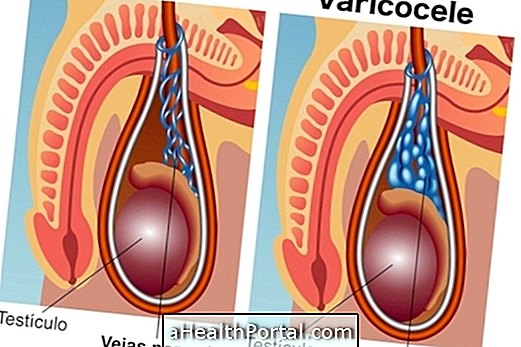
Oligospermia adalah pengurangan jumlah sperma, yang ditunjukkan dalam jumlah sperma sebagai kepekatan kurang daripada 15 juta per mL atau 39 juta bagi jumlah keseluruhan. Oligospermia boleh menjadi akibat daripada jangkitan sistem pembiakan, penyakit kelamin, kesan sampingan beberapa ubat, seperti Ketoconazole atau Methotrexate, atau varicocele, yang sepadan dengan pelebaran urat testis, menyebabkan pengumpulan darah, sakit dan bengkak tempatan. Lihat tanda-tanda varicocele.
Asthenospermia
Asthenospermia adalah masalah yang paling biasa dan timbul apabila motilitas atau daya hidup mempunyai nilai yang lebih rendah daripada normal dalam spermogram, dan boleh disebabkan oleh stres berlebihan, alkohol atau penyakit autoimun seperti lupus dan HIV, sebagai contoh.
Teratospermia
Teratospermia dicirikan oleh perubahan dalam morfologi sperma dan boleh dicetuskan oleh keradangan, kecacatan, varicocele atau penggunaan dadah.
Masalah ini boleh menyebabkan ketidaksuburan atau hanya dalam kesulitan sperma dalam membaja telur, bergantung pada tahapnya. Walau bagaimanapun, terdapat beberapa rawatan, yang boleh ditunjukkan oleh ahli urologi, dan itu boleh meningkatkan peluang untuk hamil.
Perubahan lain
Di samping perubahan yang telah disebutkan, peningkatan jumlah leukosit dalam air mani, yang dipanggil leucospermia, boleh ditunjukkan pada spermogram, yang mungkin merupakan tanda jangkitan.
Perubahan lain mungkin melibatkan motilitas dan jumlah sperma yang ada dalam air mani, dipanggil oligoastenospermia.
Apa yang boleh mengubah hasilnya
Hasil spermogram dapat diubah oleh beberapa faktor, seperti:
- Suhu penyimpanan air mani yang tidak betul, kerana suhu yang sangat sejuk boleh mengganggu motilitas sperma, sementara suhu yang sangat panas boleh mengakibatkan kematian;
- Jumlah sperma yang tidak mencukupi, yang berlaku terutamanya disebabkan oleh pengumpulan teknik yang tidak betul, dan lelaki mesti mengulangi prosedur itu;
- Tekanan, kerana ia boleh menghalang proses ejakulasi;
- Pendedahan kepada radiasi untuk tempoh yang panjang, kerana ia mungkin secara langsung mengganggu pengeluaran sperma;
- Penggunaan ubat-ubatan, kerana ia mungkin mempunyai kesan negatif terhadap kuantiti dan kualiti sperma yang dihasilkan.
Biasanya apabila spermogram diubah, pengecekan urologi untuk mana-mana faktor yang disebutkan, meminta spermogram baru dan, bergantung kepada hasil kedua, permintaan ujian pelengkap, seperti pemecahan DNA, IKAN dan sperma di bawah pembesaran.